|
دکتر آرزو خسروی متخصص قلب و عروقآدرس: خیابان ولیعصر ، (جنوب به شمال) نرسیده به توانیر ، بن بست بخشندگان ، مجتمع مدیکو پلاس ، طبقه ششم | ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
| ||
|
|
- ارديبهشت ۱۳۹۷ (۲)
- فروردين ۱۳۹۷ (۲)
- اسفند ۱۳۹۶ (۵)
- بهمن ۱۳۹۶ (۱۳)
- دی ۱۳۹۶ (۲)
- آبان ۱۳۹۶ (۵)
-
۹۷/۰۲/۰۹جراحی زیبایی بینی در بینی های گوشتی
-
۹۷/۰۱/۲۶معیارهای انتخاب پزشک جراح بینی
-
۹۷/۰۱/۱۶اتوپلاستی چیست؟
-
۹۶/۱۲/۱۲علائم حمله قلبی
-
۹۶/۱۲/۱۰با انواع درد قفسه سینه آشنا شوید
-
۹۶/۱۲/۰۵آریتمی قلبی PVC
-
۹۶/۱۲/۰۲عمل جراحی قلب باز
-
۹۶/۱۱/۲۱معرفی متخصصین قلب و عروق در تهران
معرفی متخصصین قلب و عروق در تهران
کاهش فوری فشار خون بالا
در این مقاله با کاهش فوری فشار خون بالا ، درمان خانگی فشار خون بالا با عرقیات گیاهی و طب سنتی آشنا می شوید.
فشار خون بالا یک وضعیت تهدید کننده ی زندگی می باشد که از هر چهار فرد بالای ۱۸ سال یک نفر به آن مبتلا می شود.
در هر فردی امکان ابتلا به فشار خون بالا وجود دارد. هر چه که مسن تر شوید، بخصوص اگر مبتلا به اضافه وزن یا چاقی بوده یا بیماری قند خون داشته باشید، احتمال ایجاد فشار خون بالا در شما بیشتر می شود. به همین دلیل است که انجام اقدامات زودهنگام برای پیشگیری از آن با اهمیت می باشد.
فشار خون بالا می تواند منجر به دیگر بیماری های تهدید کننده ی زندگی از جمله بیماری قلبی، سکته مغزی، بیماری کلیوی و حتی ایجاد عوارض در طی حاملگی شود.
کاهش فوری و سریع فشار خون بالا
در مراحل اورژانسی که نیاز است تا فشار خون بیمار حداکثر طی یک ساعت کاهش پیدا کند از داروهای تزریقی و یا با جذب سریع استفاده می شود. یکی از داروهایی که می تواند سریعا فشار خون را پایین بیاورد، قرص زیر زبانی نیترات است که می تواند طی ۵ دقیقه سبب کاهش سریع فشار خون بالا شود. از عوارض قرص زیر زبانی نیترات می توان به سردرد اشاره کرد؛ چرا که این دارو سبب گشادی عروق مغز می شود.
داروی دیگری که در درمان اورژانسی فشار خون استفاده می شود، داروی فورزماید یا لازکس است که از طریق ورید تزریق می شود. اثر مثبت این دارو طی ده دقیقه سبب کاهش فوری فشار خون بالا می شود.
داروی کاپتوپریل از جمله داروهای کاهش فشار خون است که از طریق مخاط دهان جذب می شود. به بیماران توصیه می شود که برای کاهش فشار خون بالا، دوز ۲۵ یا ۵۰ داروی کاپتوپریل را در دهان خود قرار داده و آن را بجوند تا نتیجه موثر آن را ببینند.چ
کاهش فوری و سریع فشار خون بالا
در مراحل اورژانسی که نیاز است تا فشار خون بیمار حداکثر طی یک ساعت کاهش پیدا کند از داروهای تزریقی و یا با جذب سریع استفاده می شود. یکی از داروهایی که می تواند سریعا فشار خون را پایین بیاورد، قرص زیر زبانی نیترات است که می تواند طی ۵ دقیقه سبب کاهش سریع فشار خون بالا شود. از عوارض قرص زیر زبانی نیترات می توان به سردرد اشاره کرد؛ چرا که این دارو سبب گشادی عروق مغز می شود.
داروی دیگری که در درمان اورژانسی فشار خون استفاده می شود، داروی فورزماید یا لازکس است که از طریق ورید تزریق می شود. اثر مثبت این دارو طی ده دقیقه سبب کاهش فوری فشار خون بالا می شود.
داروی کاپتوپریل از جمله داروهای کاهش فشار خون است که از طریق مخاط دهان جذب می شود. به بیماران توصیه می شود که برای کاهش فشار خون بالا، دوز ۲۵ یا ۵۰ داروی کاپتوپریل را در دهان خود قرار داده و آن را بجوند تا نتیجه موثر آن را ببینند.
پس برای درمان فشار خون بالا موراد زیر را رعایت کنید:
-کنترل وزن: وزن فرزندتان را کنترل کنید.
– یک رژیم غذایی سالم برای کودک خود داشته باشید: کودک خود را به خوردن صبحانه سالم که شامل فیبرمی باشد، تشویق کنید و از خوردن غلات شیرین و نوشابه و یا از محصولاتی که بعنوان عنصر اولیه خود دارای شکر جامد می باشند، پرهیز کنید. در این مورد می توانید از یک متخصص تغذیه کمک بخواهید.
– کاهش مصرف نمک: برای درمان فشار خون بالا نمک را در رژیم غذایی کودک تان کاهش دهید. کودکان در سنین ۴ تا ۸ سال نباید بیش از ۱۲۰۰ میلی گرم در روز، و کودکان بزرگتر نباید بیش از ۱۵۰۰ میلی گرم در روز نمک مصرف کنند.
به مقدار نمکی که در پخت و پز استفاده می کنید نیز توجه داشته باشید و نمکدان را از روی میز یا سفره غذا حذف کنید. همچنین از دادن تنقلات شور مانند چیپس و یا پفک به فرزند خود اجتناب کنید.
علاوه بر این برای کنترل فشار خون بالا به مقدار سدیم در مواد غذایی کنسروی و فرآوری شده که فرزندتان از آن استفاده می کند نیز توجه کنید.
-تشویق به فعالیت بدنی: اکثر کودکان حداقل به ۳۰ تا ۶۰ دقیقه فعالیت بدنی در طول روز نیاز دارند. زمانی که فرزندتان در مقابل تلویزیون و یا کامپیوتر صرف می کند را محدود نمایید. قبل از سن ۲ سالگی بدون تماشای تلویزیون و پس از سن ۲ سالگی نباید بیش از دو ساعت در روز تماشای تلویزیون داشته باشند.
-تمام خانواده را درگیر کنید: ممکن است برای فرزند شما تغییرات شیوه زندگی سالم دشوار باشد خصوصا اگر خواهر یا برادر فرزند شما از رژیم غذایی خاصی پیروی نکرده و فعالیت بدنی نداشته باشند. بنابراین تمام خانواده خود را از خوردن یک رژیم غذایی سالم بهره مند کنید. همچنین شما می توانید در لذت دوچرخه سواری با هم، بازی کردن و یا پیاده روی در پارک به عنوان یک خانواده به او ملحق شوید.
-خرید آگاهانه از فروشگاه: بیشتر زمان ها، کودک شما تنها می تواند مواد غذایی که شما خریداری کرده اید را بخورد. بنابراین، به عنوان والدین، غذاهای سالم را به خانه آورده و از نگه داری مواد غذایی ناسالم در خانه اجتناب کنید.
درمان فشار خون بالا در بارداری
عوامل خطرساز رایج مانند چاقی و فشار خون بالا با رژیم غذایی مناسب و ورزش قابل کنترل خواهند بود. البته افزایش وزن در دوران بارداری اجتناب ناپذیر است به همین دلیل یک افزایش وزن خاص را در نظر میگیرند که افزایش تا این حد مشکلی نخواهد داشت.
 استرس و عصبی شدن در دوران بارداری می تواند بر فشار خون مادر تاثیر منفی داشته باشد. انجام یوگا یک روش بسیار مهم در کنترل استرس ها در زمان بارداری است که اگر انجامش دشوار باشد، گوش دادن به موسیقی آرامش بخش نیز در زمانهای ریلکس سازی برای جسم وبدن موثر می باشد. ورزش هایی که ضربات شدید دارند و ایروبیک بصورت فشرده در طی بارداری پیشنهاد نمی شود، بخصوص اگر فرد به انجام آنها عادت نداشته باشد. اگر چه پیاده روی بهترین نوع فعالیت و کاهش استرس در این دوران می باشد.
استرس و عصبی شدن در دوران بارداری می تواند بر فشار خون مادر تاثیر منفی داشته باشد. انجام یوگا یک روش بسیار مهم در کنترل استرس ها در زمان بارداری است که اگر انجامش دشوار باشد، گوش دادن به موسیقی آرامش بخش نیز در زمانهای ریلکس سازی برای جسم وبدن موثر می باشد. ورزش هایی که ضربات شدید دارند و ایروبیک بصورت فشرده در طی بارداری پیشنهاد نمی شود، بخصوص اگر فرد به انجام آنها عادت نداشته باشد. اگر چه پیاده روی بهترین نوع فعالیت و کاهش استرس در این دوران می باشد.
علاوه بر ورزش، طیف گسترده ای از گیاهان دارویی و مکمل ها برای کاهش استرس وجود دارند. قبل از مصرف آنها باید با پزشک متخصص مشورت کنید. چای اولانگ، زنجبیل و بلوبری با داشتن آنتی اکسیدان میتوانند در کاهش استرس به شما کمک کنند. اگرچه آسان نیست اما، خواب کافی در دوران بارداری بسیار مهم است، بنابراین بین ۶ الی۸ ساعت بخوابید.
شما باید بطور روزمره فعالیت هایی مانند پیاده روی و شنا داشته باشید، در مورد فعالیت های دوران بارداری نیز مطالعاتی داشته باشید. رژیم غذایی سالم و متعادلی داشته و مصرف نمک را به حداقل برسانید زیرا در درمان فشار خون بالا در دوران بارداری بسیار موثر هستند. به شما توصیه می کنم رژیم غذایی مناسب فشارخون در بارداری را در این مقاله مطالعه کنید.
برخی از مواد مانند فلفل سبب کاهش فشار خون بالا می شوند ولی در حقیقت شواهد کافی برای این امر وجود ندارد و در حد تحقیق و فرضیه است.
برای کاهش فشار خون چی بخوریم؟
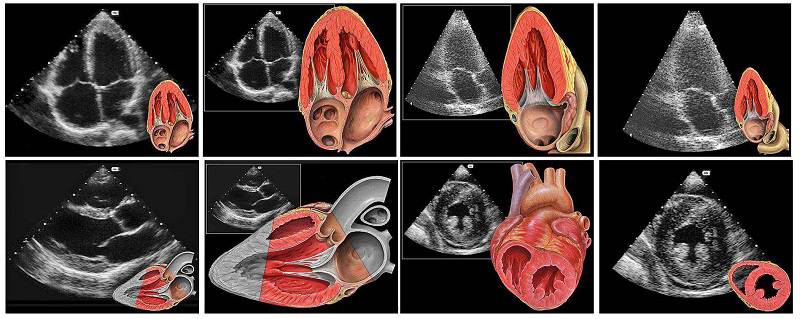
اکوی قلب یا اکوکاردیوگرافی
کوکاردیوگرافی یا اکوی قلب یک روش گسترده و غیر تهاجمی است که در آن با استفاده از امواج صوتی بی ضرر برای انسان، تصویر اجزاء قلب و میزان سرعت جریان خون تعیین میشود.
دستگاه اکوکاردیوگرافی
در دستگاه اکوکاردیوگرافی قلب با استفاده از امواج اولتراسوند، تصاویر متحرکی از قلب تهیه میشود که جزئیات بیشتری را نسبت به عکس ساده رادیولوژی نشان میدهد. این تصاویر متحرک، ساختار و عملکرد قلب را نشان داده و علاوه بر آن ، بیمار را در خطر مواجه با اشعه ایکس قرار نمیدهد.در اکوکاردیوگرافی به وسیله دستگاه اکوکاردیوگراف اجزاء متفاوت قلب از جمله دریچه های قلبی، حرکت ماهیچه قلب، اندازه حفره ها و اختلالات ساختاری قلب مشخص خواهد شد.
تفاوت اکو و نوار قلب
به کمک نوار قلب می توان ضربان قلب غیر معمول سریع یا تاکی کاردی، ضربان قلب کندتر از معمول یا برادی کاردی و بی نظمی های دیگر ریتم قلب یا آریتمی های قلبی را شناسایی کرد. چنانچه پزشک در تفسیر نوار قلب به مورد مشکوکی برخورد کند جهت بررسی بیشتر، حتما برای شما یک اکوکاردیوگرافی تجویز می نماید. با استفاده از اکوکاردیوگرافی میتوان نمای دقیقی از دیوارههای قلبی، دریچهها و ابتدای سرخرگ های بزرگ را بدست آورد.
انواع اکوی قلب
قلب و دریافت پژواک آن توسط گیرنده خاصی می باشد. امواج صوتی ساده برای تصویر برداری مورد استفاده قرار میگیرند و هیچگونه اشعه یا موج خطرناکی به فرد انتقال پیدا نمیکند.
۱- اکوی دو بعدی
در اکوی دو بعدی تصویر دقیقی از آناتومی قلب ایجاد می شود. این نوع اکوکاردیوگرافی (اکوی قلب) بیشتر برای اندازهگیری اندازه قلب و اجزا و میزان کارایی آنها مورد استفاده قرار میگیرد. از سوی دیگر قدرت عضلانی قلب و بویژه توانایی بطن چپ در بیرون راندن خون از قلب توسط اکوی قلبی قابل ارزیابی می باشد.
اکو داپلر رنگی، تصاویر رنگی ( در ارزیاب ناهنجاری های مادرزادی قلبی و اختلالات دریچهای از جمله پرولاپس میترال یا تنگی و گشادی آن می باشد.
۳- اکوکاردیوگرافی از راه مری یا TEE
اکوکاردیوگرافی (اکوی قلب) از طریق مری روش دیگری است که برای تشخیص دقیق مشکلات قلبی به کار می رود. بعضی مواقع اکو از طریق مری انجام می شود که با توجه به مجاورت مری و قلب، تصاویر شفافی از قلب بدست میآید که بخصوص در تشخیص اختلالات آئورت، اختلال عملکرد دریچه های مصنوعی ، تودههای دهلیز چپ و غیره مفید است.
امکان تصویربرداری دو بعدی و داپلر قلب از طریق مری با بلع یک گاستروسکوپ دارای کریستال فراصوت در نوک آن توسط بیمار امکانپذیر می شود.
۴- اکوکاردیوگرافی تنشی یا اکو استرس
این نوع از اکوی قلب جزئی از تست استرس قلب (Cardiac Stress Test) محسوب می شود. در این تست، بیمار با مصرف دارو و یا ورزش زیر نظر پزشک ،ضربان قلب خود را افزایش می شود و سپس به کمک دستگاه از قلب وی تصویربرداری می شود. بعضی از ناهنجاری های قلبی مثل بیماری عروقی قلب در صورت افزایش ضربان قلب آسانتر تشخیص داده میشوند.
۵- اکوکاردیوگرافی قلب جنین
در این اکو قلب جنین امکان تشخیص نارسایی های قلب در مراحل اولیه رشد جنین فراهم می شود و به دنبال آن می توان اقدامات درمانی را سریعتر آغاز کرد. این روش معمولا برای بررسی بیماری های مادرزادی قلب و آریتمی های قلب جنین استفاده می شود. اکوکاردیوگرافی که اغلب از هفته شانزدهم بارداری به بعد انجام می شود ، برای جنین و مادر خطر و عارضه ای ندارد و انجام آن برای تمام جنین ها لازم نیست.
خواندن جواب اکو قلب
- LVEF
کسر تخلیهاى بطن چپ است که میزان خون خارج شده از بطن چپ در هر ضربه را نشان می دهد.
حد نرمال این معیار ۵۵% به بالا است. مقادیر کمتر از ۴۵% نیاز به توجه ویژه دارد.
- EF
کسر تخلیهاى که معمولا در آن همان LVEF مد نظر است.
- MR
نارسایی دریچه میترال است که معمولا بصورت علامت مثبت (+ + ++ = خفیف، +++= متوسط و + = شدید) و یا با شدت خفیف=Mild ، متوسط = moderat و شدید= severe نشان داده می شود.
- MS
MS تنگی دریچه میترال می باشد و معمولا با شدت خفیف=Mild ، متوسط = moderat و شدید= severe بیان می شود.
AR
نارسایی دریچه ائورت: معمولا با علامت مثبت (++++ = خفیف، +++= متوسط و += شدید) و یا با شدت خفیف=Mild ، متوسط = moderat و شدید= severe نشان داده می شود.
- AS
تنگی دریچه ائورت است که با شدت خفیف=Mild ، متوسط = moderat و شدید= severe نشان داده می شود.
- TR
مخفف دریچه تریکوسپید است.
- PAP
فشار پولمونر (ریوی) را نشان می دهد.
- RWMA
اختلال حرکت دیواره ای: ناشی از سکته قبلی یا ایسکمی قلبی است.
- LVH
هیپرتروفی عظله قلبی که ناشی از اضافه بار فشاری ناشی از فشار خون یا ناشی از نارسایی هیپرتروفیک قلبی می تواند باشد.
- CHF
نارسائى احتقانى قلب
- CAD
بیمارى شریان کرونر
تفسیر جواب اکو و خواندن گزارش اکوکاردیوگرافی
نتیجه طبیعی حاصل از این تست زمانی است که حفره های قلب و دریچه ها طبیعی به نظر رسیده و و درست عمل می کنند. به طور خاص، این بدان معنی است که:
# هیچ لخته خونی قابل مشاهده و یا تومور در قلب شما وجود ندارد.
# دریچه های قلب شما به درستی باز و بسته می شوند. نشتی خون در آنها وجود ندارد و یا نشانه هایی از عفونت مشاهده نمی گردد. اندازه گیری مقدار پمپاژی قلبی می تواند نشان دهد که آیا قلب می تواند خون کافی را برای اندام ها تامین نماید چرا در غیر اینصورت احتمال نارسایی قلبی بالا خواهد رفت.
# دیواره قلب و حفره ها در اندازه طبیعی می باشند و عضلات دیواره قلب به درستی حرکت می کنند.
# پوشش قلب دارای ضخامت نرمالی بوده و حاوی مایعات اضافی نمی باشد.
# کسر تخلیه ای بطن چپ درصدی از خون که در طول یک ضربان قلبی از قلب خارج می شود. کسر تخلیه بطن چپ ۶۰٪ طبیعی در نظر گرفته می شود.
# برون ده قلبی حجمی از خون است که قلب در هر دقیقه پمپاژ می کند. در حالت استراحت قلب بزرگسالان به طور متوسط ۴٫۸-۶٫۴ لیتر خون در دقیقه پمپ می کند.
شرایط دیگری که می توانند علائم مشابه ایجاد نموده و نیاز به یک اکوکاردیوگرام، در وهله اول تقویت نمایند. به عنوان مثال، کم خونی می تواند باعث شنیدن صداهای قلبی گردد، و حملات هراس می تواند باعث درد قفسه سینه شود.
اگر اکوی شما طبیعی است، پزشکتان ممکن است آزمایش های اضافی به منظور کمک به کشف منبع علائم تان درخواست نماید. پزشکتان ممکن است خواستار انجام مجدد اکو چند ماه بعد از شما گردد که برای دیدن اندازه قلب و ساختار آن در صورت ایجاد تغییر می باشد.همچنین برای مشاهده نقایص مادرزادی قلب هم می توان از تست اکوکاردیوگرام بهره برد.
— نتیجه اکوی غیر طبیعی
# دیواره قلبی بیش از حد نازک و یا ضخیم و یا حفره های قلب بیش از حد بزرگ. این ممکن است نشان دهنده کاهش جریان خون به قلب، و یا یک برآمدگی در دیواره قلب باشد. بطور مثال، پزشک شما قادر خواهد بود که ضخامت دیواره بطن چپ شما را اندازه بگیرد و در صورتی که اندازه آن بیش از ۱٫۵ سانت باشد غیر طبیعی تلقی خواهد شد. ضخامت این دیواره یا سایر دیواره های قلبی می تواند نشان دهنده برخی علایم از قبیل، فشار خون بالا، ضعیف شدن دریچه های قلبی، دریچه های آسیب دیده باشد.
# پریکارد افیوژن تجمع مایع در پریکارد در کیسه اطراف قلب است که این حالت فشار اضافی بر روی قلب وارد می کند، که مانع از پمپاژ طبیعی آن می شود.
اکوکاردیوگرافی یا اکوی قلب چه چیزی را نشان می دهد؟
– صداهای غیرطبیعی قلب
– دریچه های مصنوعی قلب
– عملکرد پمپاژ خون توسط قلب در افراد دچار نارسایی قلبی
– آسیب عضلات قلب در بیمارانی که سابقه حمله قلبی داشتهاند
– عفونت پرده اطراف قلب
– عفونت دریچه های قلب
– وجود لخته خون یا آمبولی ریوی پس از سکته
– بیماری های قلبی مادرزادی
– فیبریلاسیون دهلیزی
– افزایش فشار ریوی
هزینه اکوی قلب چقدر است؟
بسته به اینکه شخص بیمه تامین اجتماعی یا خدمات درمانی دارد یا خیر؟ و حتی اینکه اکوی قلب در مراکز دولتی یا خصوصی انجام می گیرد، هزینه اکوی قلب متغیر خواهد بود. اگر فردی دفترچه بیمه تامین اجتماعی یا ارتش را داشته باشد در مراکز دولتی بین ۳۰ تا ۴۰ هزار تومان از آنها دریافت می شود. در همان مراکز اگر فردی بیمه نداشته باشد هزینه اکوی قلب ۱۴۰ هزار تومان خواهد بود.
در سیستم خصوصی هزینه اکوی قلب حدود ۲۵۰ تا ۳۰۰ هزارتومان تعرفه اکوی قلب بدون بیمه خواهد بود. اما اگر فرد به بیمارستان خصوصی که با بیمه او قرارداد دارد، مراجعه نماید، می بایست از کل هزینه اکوی قلب ۱۵۰ هزار تومان را پرداخت کند و مابقی به عهده بیمه خواهد بود.
در مورد اکوهایی که از طریق مری انجام می شود بالتبع هزینه ها بیشتر خواهد بود.
در این مرکز جهت راحتی خانم های محترم، اکوکاردیوگرافی توسط سرکار خانم دکتر اسماعیلی پزشک متخصص قلب و عروق فدراسیون ورزشی فیفا انجام خواهد شد.
هموروئید و بواسیر چگونه درمان می شود؟
هموروئید که بواسیر نیز نامیده می شود، رگ های متورم در مقعد و قسمت تحتانی رکتوم بوده که شبیه به وریدهای واریسی می باشند. راه درمان هموروئید بسته به میزان شدت آن می تواند متفاوت باشد. این روش ها می توانند شامل روش های خانگی، درمان دارویی و یا عمل جراحی باشند.
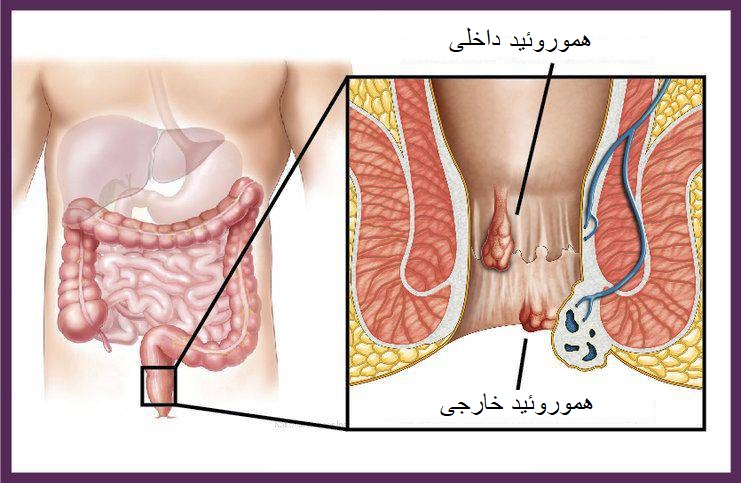
علت ایجاد هموروئید یا بواسیر چیست؟
هموروئید علت های زیادی دارد، گرچه اغلب آن ها ناشناخته هستند. هموروئید یا بواسیر ممکن است ناشی از کشش زیاد در طی حرکات روده (زور زدن) یا افزایش فشار روی این ورید ها در دوران بارداری باشد. دیگر علل می توانند شامل موارد زیر باشد:
# نشستن طولانی مدت در توالت
# اسهال یا یبوست مزمن
# چاقی
# مقاربت مقعدی
# رژیم کم فیبر
# هموروئیدها با افزایش سن بیش تر ایجاد می شوند، زیرا بافت هایی که از عروق رکتوم و مقعد حمایت می کنند می توانند ضعیف شده و کش بیایند.

هموروئید دارای انواع مختلف است که شامل:
۱- هموروئید یا در داخل رکتوم قرار می گیرد (هموروئید داخلی)
۲- یا ممکن است زیر پوست در اطراف مقعد (هموروئید خارجی) ایجاد شود.
۳- گاهی اوقات ممکن است در هموروئید یک لخته ایجاد شود (هموروئید ترومبوز دار) که خطرناک نیستند، اما می توانند بسیار دردناک بوده و گاهاً نیاز به تخلیه داشته باشند.
خوشبختانه، گزینه های موثر بسیاری برای درمان هموروئید ها در دسترس هستند. بسیاری از افراد می توانند با استفاده از درمان های خانگی و تغییر شیوه زندگی علائم خود را تسکین دهند.
علائم و نشانه های هموروئید چیست؟
علائم و نشانه های هموروئید می توانند شامل موارد زیر باشند:
✅ خونریزی بدون درد در طی حرکات روده – ممکن است مقادیر کمی خون قرمز روشن را در مدفوع خود مشاهده کنید.
✅ خارش یا سوزش در ناحیه مقعد
✅ درد یا احساس ناراحتی
✅ تورم در اطراف مقعد
✅ توده ای در نزدیکی مقعد که ممکن است حساس یا دردناک باشد (ممکن است هموروئید با ترومبوز باشد)
علائم هموروئید معمولاً به محل آن بستگی دارد.
هموروئید داخلی در داخل رکتوم قرار دارند. این هموروئید معمولاً دیده و لمس نشده و به ندرت ایجاد ناراحتی می کنند اما زور زدن یا تحریک کردن در هنگام اجابت مزاج می تواند باعث آسیب به سطح آن و خونریزی شود. گاهی اوقات، زور زدن می تواند یک هموروئید داخلی را به دهانه ی مقعد فشار دهد که تحت عنوان هموروئید پرولاپس شده شناخته و می تواند باعث درد و تحریک شود.
هموروئید خارجی که زیر پوست در اطراف مقعد قرار دارد. به هنگام تحریک، هموروئید خارجی می تواند ایجاد خارش یا خونریزی کند.
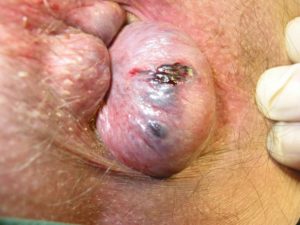
هموروئید ترومبوزه گاهاً ممکن است در یک هموروئید خارجی خون وارد شده و یک لخته (ترومبوز) ایجاد کند که می تواند باعث درد شدید، تورم، التهاب و یک توده سفت در نزدیکی مقعد شما شود.
چه زمانی برای درمان هموروئید به پزشک مراجعه کنیم ؟
خونریزی در طی حرکات روده شایع ترین علامت هموروئید است. پزشک می تواند با انجام معاینه فیزیکی و سایر آزمایش ها بیماری های جدی و خطرناک تر را رد کرده و تشخیص هموروئید را تایید کند. اگر هموروئیدی دارید که باعث درد، خونریزی متناوب یا بیش از حد می شود یا با درمان های خانگی بهبود نمی یابد ، با پزشک صحبت کنید.
خونریزی مقعدی ممکن است در سایر بیماری ها، از جمله سرطان کولورکتال و سرطان مقعد نیز رخ دهد. اگر خونریزی همراه با تغییرات بارز در عادات روده ای دارید یا اگر مدفوعتان دچار تغییر رنگ یا انسجام شده است، با پزشک خود مشورت کنید. اگر خونریزی مقعدی با حجم زیاد، سرگیجه یا ضعف دارید، به اورژانس مراجعه کنید.
عوارض
عوارض هموروئید بسیار نادر هستند اما شامل موارد زیر می شوند:
کم خونی به ندرت، خونریزی مزمن ناشی از هموروئیدها می تواند باعث کم خونی شود به طوری که سلول های خونی قرمز سالم به اندازه کافی برای حمل اکسیژن وجود ندارد.
هموروئید محتقن. اگر خون رسانی به هموروئید داخلی قطع شود، هموروئید ” محتقن” شده و ایجاد درد شدید می کند.
تشخیص هموروئید
پزشک به راحتی با مشاهده می تواند وجود هموروئید خارجی را تشخیص دهد. برا تشخیص هموروئید داخلی ممکن است تست ها و روش های تشخیصی دیگر که شامل بررسی کانال مقعد و رکتوم است انجام شوند از جمله :
معاینه انگشتی : پزشک با استفاده از دستکش انگشت را وارد مقعد کرده و هرگونه مورد مشکوک از جمله رشد غیر طبیعی را حس می کند.
مشاهده بصری :از آنجایی که هموروئید داخلی اغلب بسیار نرم است و در طول معاینه ی رکتوم احساس نمی شود، پزشک می تواند بخش تحتانی روده بزرگ و رکتوم را با آندوسکوپ، پروکتوسکوپ یا سیگموئیدوسکوپ بررسی کند.
برای درمان هموروئید چه بخوریم و چه کار کنیم؟
برای پیشگیری از هموروئید و کاهش علائم آن، این نکات را دنبال کنید:
✅ خوردن غذاهای با فیبر بالا (مصرف بیش تر میوه ها، سبزیجات و غلات).
✅ به مقدار زیاد مایعات بنوشید. روزانه شش تا هشت لیوان آب و مایعات دیگر (غیر الکلی) بنوشید.
✅ از مکمل های فیبر استفاده کنید . مطالعات نشان داده تند که مکمل های بدون نسخه فیبر مانند متاموسیل و سیتروسل موجب بهبود علائم کلی و خونریزی از هموروئید می شوند. اگر از مکمل های فیبر استفاده می کنید، حداقل هشت لیوان آب یا مایعات دیگر روزانه بنوشید. در غیر این صورت، این مکمل ها می توانند باعث یبوست شوند.
✅ زور نزنید. زور زدن و تنفس در هنگام اجابت مزاج باعث فشار شدید بر عروق رکتوم تحتانی می گردند.
✅ ورزش. برای کمک به پیشگیری از یبوست و کاهش فشار روی ورید ها، فعال باشید. همچنین ورزش می تواند به کاهش وزن کمک کرده که به نوبه ی خود باعث جلوگیری از هموروئید می شود.
✅ اجتناب از نشستن طولانی مدت، به ویژه در توالت ؛ زیرا می تواند فشار روی ورید های مقعدی را افزایش دهد.
درمان خانگی هموروئید

اغلب موارد می توان با درمان خانگی درد، تورم و التهاب هموروئید را تخفیف داد.
✅ غذاهای پر فیبر بخورید.
✅ از درمان هموروئید به صورت موضعی استفاده کنید. از پماد هایی که حاوی هیدروکورتیزون هستند یا از پد های حاوی مواد بی حس کننده استفاده کنید.
✅ به طور منظم در یک حمام گرم یا حمام نشسته و خود را خیس کنید. ناحیه مقعد خود را در آب گرم ساده ۱۰ تا ۱۵ دقیقه دو تا سه بار در روز قرار دهید.
✅ ناحیه مقعد را تمیز نگه دارید. برای این کار از دستمال مرطوب یا ضدعفونی کننده حاوی الکل اجتناب کنید.
✅ از دستمال توالت خشک استفاده نکنید.
✅ برای تسکین تورم، پک فشرده ی یخ را روی مقعد قرار دهید.
✅ شما می توانید از استامینوفن ، آسپرین یا ایبوبروفن به طور موقت برای کمک به تسکین درد استفاده کنید.
درمان دارویی هموروئید

اگر فقط درد خفیف دارید می توانید از کرم ها، پماد ها، شامپوها یا پد های حاوی هیدروکورتیزون و لیدوکائین استفاده کنید که حداقل به طور موقت درد و خارش را از بین ببرند. از کرم استروئیدی بیش از یک هفته استفاده نکنید زیرا می تواند پوست شما را نازک کند.
ترومبکتومی هموروئید خارجی
اگر لخته خون دردناک در داخل هموروئید خارجی تشکیل شده باشد، پزشک می تواند لخته را برش و داده و آن را تخلیه کند. این روش اگر در عرض ۷۲ ساعت پس از تشکیل لخته انجام شود موثرتر است.
روش های حداقل تهاجمی
برای خونریزی مداوم یا هموروئید های دردناک، این روش ها توصیه می شوند. این نوع درمان هموروئید معمولاً نیازی به بیهوشی ندارد.
✅ بستن لاستیک باند که در آن با قطع جریان خون هموروئید داخلی طی یک هفته از بین می رود. این روش درمان هموروئید در اغلب افراد موفق است.
✅ تزریق (اسکلروتراپی) : پزشک با تزریق یک حلال شیمیایی به درون بافت هموروئید آن را از بین می برد.با اینکه این روش درد نداشته و یا درد کمی دارد، از روش قبلی معمولاً کم تر موفق است.
✅ انعقاد با استفاده از مادون قرمز، لیزر یا دو قطبی هموروئید را از بین می برند. این روش عوارض جانبی کمی دارد و احتمال عود هموروئید در آن نسبت به روش بستن باند بیش تر است.
روش های جراحی درمان بواسیر
اگر سایر راه های درمان هموروئید موفق نبودند یا هموروئید بزرگ باشد روش جراحی توصیه می شود. این جراحی ممکن است سرپایی یا به صورت یک شب بشتری باشد.
✅ برداشت هموروئید : این روش هموروئیدکتومی نام داشته و در آن بافت اضافه ی هموروئید که باعث خونریزی می شود توسط جراح خارج می گردد. موثرترین و کامل ترین راه درمان موارد شدید یا عود کننده است.
✅ استاپلینگ هموروئید که عموماً در درمان هموروئید های داخلی کاربرد دارد.
منبع: دکتر انتظاری https://drentezari.com/
درمان های مختلف زگیل تناسلی
روش های مختلف درمان زگیل تناسلی
۱- درمان زگیل تناسلی با پودوفیلین
پودوفیلین یک ترکیب شیمیایی است که روی محل آلوده مالیده می شود ولی تحریکات شیمیایی محل و استفاده طولانی مدت آن برای درمان زگیل تناسلی که باید به مدت یک ماه تا سه ماه مالیده شود، استفاده از آن را محدود کرده است.
۲- درمان زگیل تناسلی به کمک لیزر
لیزر باعث تبخیر و پخش زگیل در جاهای سالم می شود و همچنین به علت هزینه بالا، به عنوان خط اول درمان زگیل تناسلی توصیه نمی شود.
۳- استفاده از کوتر و جراحی برای از بین بردن زگیل تناسلی
روش های جراحی به علت ماهیت عود کننده زگیل و همچنین تخریب پوست و بد شکل شدن محل سوزانده شده مورد استقبال بیماران نمی باشد.
۴- درمان زگیل تناسلی با پماد ایمی گومید
پماد ایمی گومید که به علت اثر ضعیف آن که از طریق تحریک سیستم ایمنی عمل می کند و خیلی مؤثر در درمان نمی باشد.
۵- درمان زگیل تناسلی به کمک کرایوتراپی
امروزه به دلایل زیر بهترین و آسانترین و کوتاه ترین و کم عارضه ترین روش حذف زگیل تناسلی می باشد:
در یک جلسه و در برخی ۵-۱۰ دقیقه همه زگیل های تناسلی را می توان درمان کرد.
باعث پخش زگیل تناسلی نمی شود.
نیاز به تکرار درمانی نیست.
از نظر زیبایی محل پوست آلوده نسبت به روش های دیگر حداقل آسیب بافتی را دارد.
سرپایی و با حداقل درد و تحریک محل نسبت به روش های دیگر می باشد.
و لذا نکات فوق باعث شده است که امروزه کرایوتراپی زگیل تناسلی به عنوان خط اول درمان زگیل تناسلی در بسیاری از مراکز درمانی مورد استفاده قرار گیرد.
پیشگیری از زگیل تناسلی
۱- پیشگیری بهتر از درمان است، سعی کنید از رفتارهای پرخطر جنسی اجتناب نمایید تا آلوده به ویروس HPV نشوید.
۲- استفاده از کاندوم باعث جلوگیری از ابتلا به ویروس زگیل تناسلی نمی شود.
۳- واکسن فقط برای افراد غیر مبتلا توصیه می گردد پس از ابتلا به زگیل تناسلی تزریق واکسن گاردافیل برای درمان زگیل تناسلی بی فایده است.
۴- در صورت مشاهده هر گونه برجستگی پوستی گوشتی در ناحیه تناسلی مخصوصاً بعد از رفتار پرخطر جنسی به دکتر مراجعه کنید.
۵- تزریق واکسن قبل از ازدواج مخصوصا ًبه دختر خانم ها در جهت جلوگیری از آلودگی به ویروس HPV کمک کننده است.
۶- از دستکاری و کندن هر گونه ضایعه پوستی آلت تناسلی بدون معاینه پزشک خودداری کنید.
۷- در صورت ابتلا به ویروس تناسلی جهت اصلاح موی منطقه آلت تناسلی به هیچ وجه از تیغ استفاده نکنید چرا که باعث منتشر شدن زگیل ها می گردد. استفاده از موبر های شیمیایی و ماشین بهترین روش دفع موهای زائد منطقه تناسلی است.
۸- بهترین، سالم ترین، مؤثرترین و کم عارضه ترین روش درمان زگیل تناسلی استفاده از کرایو می باشد. جهت مشاهده کیفیت انجام آن فیلم زیر را ببینید.
مراقبت های بعد از فریز زگیل تناسلی
توصیه های قبل وبعد از فریز وکرایو درمانی
١-قبل از کرایو شما پماد بی حس کننده به زگیل ها می زنید تا ان ها را بی حس کند.
٢-بهتر است جهت رویت همه زگیل ها موهای منطقه با کرم های موبر ٢۴ ساعت قبل پاکسازی شود.
٣-زمان کرایو بسته به تعداد زگیل می باشد، ولی به طور متوسط کمتر از ۵دقیقه طول می کشد.
۴-بعد از کرایو سوزش مختصر قابل تحمل خواهید داشت که بلافاصله ازبین می رود.
۵-بعد از کرایو تراپی هر ١٢ ساعت پماد التیام دهنده باید به محل مالیده شود.
۶-می توانید استحمام کنید ومنطقه را با صابون بشورید.
۷-بهتر است تا التیام زخم ها موقع نزدیکی از کاندوم استفاده شود.
۸-در طول یک هفته زگی لهای کرایو شده سیاه رنگ شده و میریزند از کندن آنها اجتناب نمایید.
۹-جهت جلوگیری از عود زگیل از تیغ جهت اصلاح استفاده نکنید.
۱۰-استفاده از حرارت درمانی شامل لیزر وسوزاندن زگیل باعث پخش زگیل به مناطق سالم می شود ولذا بهترین درمان زگیل بر اساس مکتب های معتبر پزشگی دنیا کرایوتراپی است مواظب تبلیغ های دروغین باشید.
۱۱-بعد ازیک هفته از شروع کرایو درمانی جهت بررسی درصد موفقیت باید جهت ویزیت مراجعه نمایید.
علائم علت درمان فشار خون در بارداری
فشار خون طبیعی در دوران بارداری چند است؟
فشار خون را با دو عدد نشان می دهند مانند فشار ۱۲ روی ۸ یا همان مقدار به شکل ١٢/٨ می نویسند. فشار خون طبیعی برای یک خانوم عادی زیر ۱۲ بر روی ۸ است. هنگامی که فشار خون بین ۱۲ بر روی ۸ و ۱۳٫۹ بر روی ۸٫۹ است مرحله ی پیش فشار خون (قبل از فشار خون بالا) محسوب می شود. اعداد بالای ۱۴ بر روی ۹ فشار خون بالا اطلاق می شوند. همین اعداد را در دوران بارداری هم داریم یعنی فشار خون بالای ۱۴ بر روی ۹ را فشار خون حاملگی می گوییم.
هنگامی که فشار خون به کم تر از ۹ بر روی ۵ افت کند ، فشار خون پایین می باشد. اگر تنها یکی از پارامتر ها خارج از محدوده ی طبیعی باشد باز هم فرد دچار اشکال در فشار خون است.
انواع فشار خون بارداری
گاهی اوقات فشار خون بالا قبل از بارداری وجود دارد که به آن فشار خون مزمن گفته می شود. در موارد دیگر، فشار خون مرتبط با بارداری است. فشار خون در دوران بارداری به چند دسته تقسیم می شود.
۱- پر فشاری خون مزمن
پر فشاری خون مزمن فشار خون بالایی است که قبل از حاملگی و یا قبل از هفته ی ٢٠ حاملگی به وجود می آید. اما به این دلیل که فشار خون بالا معمولا علائمی را به همراه ندارد، ممکن است تشخیص زمان شروع آن مشکل باشد.
۲- فشار خون بالا حاملگی
زنان مبتلا به فشار خون حاملگی بعد از هفته ی ٢٠ بارداری دچار فشار خون بالا می شوند. در این حالت هیچ علامتی از آسیب به اعضا و یا وجود پروتئین بیش ازحد در ادرار وجود ندارد. بعضی از زنان مبتلا به فشار خون حاملگی در نهایت به پره اکلامپسی مبتلا می شوند.

۳- پره اکلامپسی
پره اکلامپسی زمانی اتفاق می افتد که فشار خون بالا پس از هفته ٢٠ بارداری ایجاد می شود و با علائم آسیب به سیستم های دیگر بدن مانند کلیه ها، کبد، خون یا مغز همراه است. پره اکلامپسی درمان نشده می تواند منجر به عواقب جدی و حتی کشنده برای مادر و نوزاد، از جمله تشنج (اکلامپسی) شود.
پیش از این، پره اکلامپسی تنها در صورتی تشخیص داده می شد که یک خانم باردار دارای فشار خون بالا و پروتئین در ادرار باشد . اما کارشناسان امروزه می دانند که پره اکلامپسی ممکن است بدون وجود پروتئین در ادرار نیز ایجاد شود.
اگر پزشک به پره کلمپسی مشکوک باشد نشانه های وجود پروتیین در ادرار همراه با فشار خون را بررسی میکند. برای بررسی حرکت و ضربان قلب طبیعی جنین پزشک آزمایش “nonstress” را پیشنهاد خواهد کرد. سونوگرافی نیز برای بررسی سطح مایعات و سلامت رشد جنین انجام میگیرد.

علائم فشار خون بالا در بارداری
همانطور که گفته شد فشار خون بالا چه مزمن باشد (یعنی فرد قبل از بارداری دچار فشار خون باشد) چه دارای فشار خون بالا بعد از هفته بیستم باشد معمولا دارای علامت خاصی نمی باشد. مگر اینکه فرد دچار اختلال پره اکلامپسی باشد که علاوه بر فشار خون بالا ،علائم و نشانه های دیگری دارد که عبارتند از:
# وجود پروتئین بیش از حد در ادرار (پروتئینوری) یا علائم مشکلات کلیوی
# سردرد شدید
استرس اکو
استرس اکو که تحت عنوان تست استرس اکوکاردیوگرافی یا اکو استرس هم نامیده می شود، روشی است برای تعیین عملکرد قلب و عروق خونی است که معمولا بیماران نگرانی هایی درمورد عوارض آن دارند.
در طی استرس اکو در تردمیل یا دوچرخه ایستاده ورزش می کنند در حالی که پزشک فشار خون و ریتم قلب را کنترل می کند.
هنگامی که ضربان قلب به بیشترین سطح خود رسید، پزشک تصاویر سونوگرافی از قلب برای تعیین اینکه آیا عضلات قلب در حال ورزش به اندازه کافی خون و اکسیژن دریافت می کنند، می گیرد.
اگر درد قفسه سینه ای دارید که فکر می کنید به علت بیماری عروق کرونر یا حمله قلبی است پزشک ممکن است تست استرس اکوکاردیوگرافی درخواست کند.

استرس اکو همچنین تعیین می کند که اگر در توانبخشی قلبی هستید، چه مقدار ورزش با خیال راحت می توانید انجام دهید.
این تست همچنین می تواند موفقیت درمان هایی نظیر پیوند عروق، آنژیوپلاستی و داروهای ضد آنژین و ضد آریتمی را نشان دهد.
خطرات مرتبط با استرس اکو چیست؟
این تست ایمن و غیر تهاجمی است. عوارض نادر هستند اما می توانند شامل موارد زیر باشند:



چگونه برای استرس اکوکاردیوگرافی آماده می شوند؟
این تست معمولا در لابراتور اکوکاردیوگرافی یا لابراتور اکو انجام می شود، اما در مطب دکتر یا سایر سرویس های پزشکی هم انجام می شود که معمولا ۴۵ تا ۶۰ دقیقه طول می کشد.
قبل از انجام تست استرس اکو باید موارد زیر را انجام داد.
۱- سه تا چهار ساعت قبل از انجام تست مواد غذایی و نوشیدنی مصرف نکنید.
۲- در روزی که تست را انجام میدهید سیگار نکشید زیرا نیکوتین می تواند با ضربان قلب تداخل داشته باشد.
۳- بدون مشورت با پزشک خود قهوه یا داروهای حاوی کافئین را مصرف نکنید.
۴- اگر دارو مصرف می کنید، از دکتر خود بپرسید که در روز تست داروها را مصرف کنید یا نه. نباید از داروهای قلبی خاصی مانند
# بتا بلوکرها
# isosorbide-dinitrate
# isosorbide-mononitrate(Isordil Titradose)
# نیتروگلیسرین
۵- قبل از تست استفاده کنید. اگر برای کنترل دیابت دارو مصرف می کنید به پزشک خود اطلاع دهید.
۶- لباس های راحت و گشاد بپوشید. چون ورزش انجام خواهید داد، کفش های مناسب ورزش و پیاده روی بپوشید.
چه اتفاقی در طول استرس اکو رخ می دهد؟
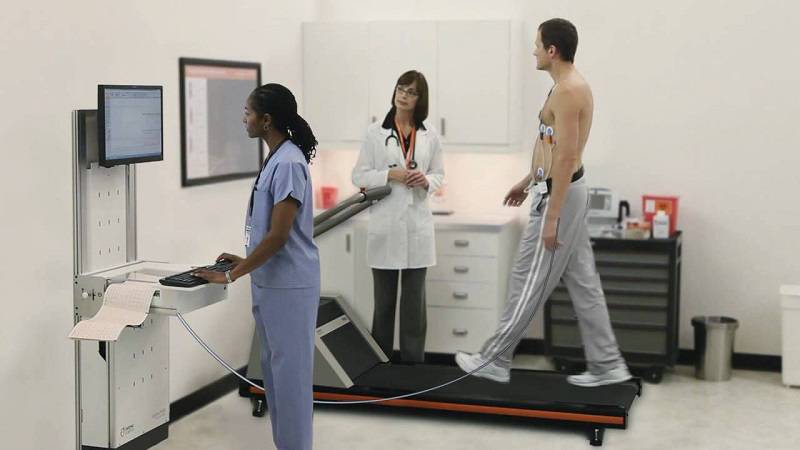
پزشک کار خود را با اکو کاریوگرافی در حال استراحت شروع می کند. پزشک باید در حال استراحت عملکرد قلب شما را ببیند تا نظر درستی از عملکرد آن داشته باشد.
پزشک کار خود را با قرار دادن ۱۰ تکه کوچک و چسبنده به نام الکترود در قفسه سینه شروع می کند. الکترودها به الکتروکاردیوگرافی (دستگاه ثبت ECG) وصل می شوند. ECG فعالیت الکتریکی قلب به خصوص تعداد و ریتم منظم ضربان قلب را اندازه گیری می کند و معمولا فشار خون هم در طول تست اندازه گیری می شود. سپس به پهلو دراز کشیده و پزشک اکوکاردیوگرام در حال استراحت یا اولتراسوند از قلب را انجام می دهد که ژل مخصوصی روی پوست می زنند و سپس از دستگاهی به نام مبدل استفاده می کنند. این دستگاه امواج صوتی برای ایجاد تصاویر از حرکات قلب و ساختارهای داخلی را منتشر می کند.
پس از اکوکاردیوگرافی در حال استراحت در مرحله بعد در تردمیل یا دوچرخه ایستاده تمرین می کنند. پزشک بر اساس شرایط فیزیکی ممکن است افزایش شدت تمرینات را بخواهد و احتمالا بخواهد برای ۶ تا ۱۰ دقیقه یا تا زمانی که احساس خستگی کنید ، ورزش کنید تا ضربان قلب را تا آنجا که ممکن است افزایش دهید. به محض اینکه احساس سرگیجه یا ضعف کردید یا درد قفسه سینه یا درد در سمت چپ وجود داشت به پزشک خود اطلاع دهید.
به محض اینکه پزشک به شما می گوید که ورزش را متوقف کنید، یک سونوگرافی دیگر انجام می دهند و این کار برای این است که تصاویر بیشتری از قلب تحت استرس بگیرند پس از آن زمان برای سرد کردن بدن دارید، می توانید به آرامی راه بروید و ضربان قلب خود را به حالت عادی برسانید.
پزشک ECG، ضربان قلب و فشار خون را تا زمانی که به مقادیر طبیعی برسد، کنترل می کند.
نتایج استرس اکو
تست استرس اکوکاردیوگرافی بسیار قابل اعتماد است پزشک نتایج آزمون را برای شما توضیح می دهد. اگر نتایج طبیعی باشد یعنی قلب شما به درستی کار می کند و عروق خونی به علت بیماری عروق کرونر، مسدود نمی باشد.
نتایج آزمایش غیر طبیعی ممکن است به این معنی باشد که قلب به طور موثر خون پمپاژ نمی کند زیرا در رگ های خونی انسداد وجود دارد. دلیل دیگر می تواند به علت تخریب قلب در نتیجه حمله ى قلبی باشد.
تشخیص بیماری عروق کرونر و ارزیابی خطر ابتلا به حمله قلبی در اوایل، می تواند به پیشگیری از عوارض بعدی کمک کند. این تست همچنین تعیین می کند که آیا در حال حاضر برنامه ى توانبخشی قلب برای شما کاربردی است یا نه.
خطرات احتمالی مرتبط با اکوی قلب
چنانچه شما مبتلا به مشکلات شایع مروی همچون واریس مری، انسداد مری یا پرتودرمانی در ناحیه مری هستید، ممکن است قادر به انجام اکوی قلب از راه مری نباشید. پزشک قبل از انجام این روش، وضعیت شما را بررسی خواهد کرد.
خطرات احتمالی مرتبط با اکوی قلب از راه مری عبارتند از:








چگونه می توانم برای انجام اکوی قلب از راه مری آماده شوم؟
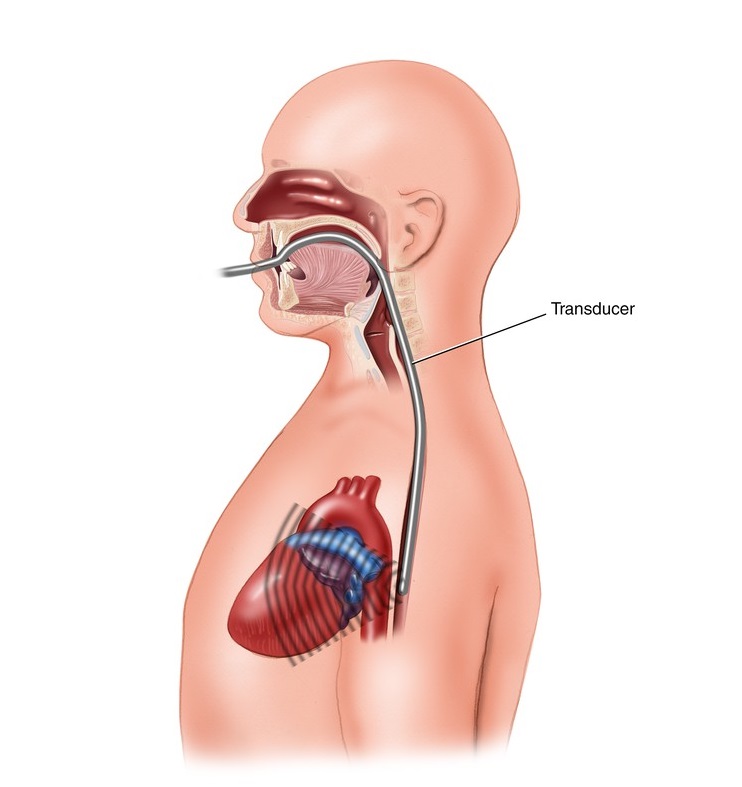
۱- پزشک درباره ی این روش به شما توضیح داده و از شما می خواهد که سوالات خود را بپرسید.
۲- شما باید قبل از انجام این کار ، برگه ی رضایت نامه را به دقت مطالعه کرده و در صورت نبودن هیچ گونه ابهامی آن را امضا کنید.
۳- برای انجام اکوی قلب از راه مری باید ناشتا باشید. پزشک اینکه چه مدت (چند ساعت یا کل طول شب ) نیاز است که ناشتا باشید را به شما خواهد گفت.
۴- اگر نسبت به داروها، بیهوشی موضعی یا لاتکس حساس هستید، پزشک خود را مطلع سازید . پزشک خود را از داروها(چه تجویزی و چه بدون نسخه) و مکمل های گیاهی که مصرف می کنید مطلع سازید.
۵- اگر سابقه ی اختلالات خونریزی دهنده دارید یا از داروهای ضد انعقادی (رقیق کننده ی خون)، آسپرین یا داروهای دیگر که بر لخته شدن خون تاثیر می گذارند ، استفاده می کنید، به پزشک خود اطلاع دهید. ممکن است نیاز به قطع این داروها قبل از انجام این کار داشته باشید.
۶- ممکن است قبل از اکوی قلب از راه مری نیاز به انجام یک سری آزمایش های خون برای بررسی سرعت لخته شدن خون و غیره باشد.
۷- چنانچه بیماری های دریچه ای قلب، بیماری قلبی مادرزادی یا سابقه ی اندوکاردیت (عفونت دریچه های قلب) دارید، به پزشک خود اطلاع دهید.
۸- ممکن است قبل از انجام این پروسه آرامبخش دریافت کنید. با توجه به شرایط پزشکی شما، پزشک ممکن است سایر روش های آماده سازی خاص را برایتان درخواست کند.
اکوی قلب از راه مری چه مراحلی دارد؟

TEE ممکن است به صورت سرپایی یا بستری در بیمارستان انجام شود. پروسه ها می توانند بسته به شرایط شما و پزشک متغیر یاشند.
روند کلی اکوی قلب از راه مری به شرح زیر است :
۱- از شما خواسته می شود که طلا ، جواهر یا سایر اشیاء را که ممکن است اختلال ایجاد کنند از خود جدا کنید.
۲- چنانچه نیاز به درآوردن لباس ها باشد، یک گان(لباس مخصوص) در اختیار شما قرار داده خواهد شد.
۳- به شما گفته خواهد شد که قبل از انجام این کار باید مثانه ی خود را خالی کنید.
۴- برای تزریق داروهای احتمالی ، از قبل در دست یا بازویتان خط تزریق داخل وریدی (IV) را قرار می دهند.
۵- روی یک تخت قرار گرفته و به پهلوی چپ دراز می کشید.
۶- شما به یک مانیتور الکتروکاردیوگرام (EKG) وصل خواهید شد که فعالیت الکتریکی قلب با استفاده از یک الکترود کوچک ثبت می کند. علائم حیاتی (ضربان قلب، فشار خون، تعداد تنفس و سطح اکسیژن رسانی) در طی این مراحل بررسی می شوند.
۷- یک اسپری بی حس کننده ی موضعی به پشت گلو اعمال می شود ؛ بنابراین با بی حسی این ناحیه دخول پروب TEE راحت تر خواهد شد.
۸- قبل از انجام این پروسه یک دارو ی آرام بخش به صورت داخل وریدی (IV) دریافت خواهید کرد تا به شما در ریلکس شدن کمک کند.
۹- چنانچه نیاز باشد، از طریق لوله های بینی به شما اکسیژن می دهند.
۱۰- اتاق مربوطه تاریک خواهد شد تا تصاویری که بر روی مانیتور اکوکاردیوگرام نمایان می شوند، توسط پزشک رویت شوند.
۱۱- پروب اکوی قلب از راه مری از دهان و گلویتان عبور می کند. از شما خواسته می شود که ببلعید تا بتوانید به انتقال پروب کمک کنید.
۱۲- هنگامی که پروب در جای مناسب قرار گیرد، تصاویر گرفته می شوند.
۱۳- پس از ثبت تصاویر ضروری، پروب از گلو خارج خواهد شد.
پس از یک اکوی قلب از راه مری چه اتفاقی می افتد؟
۱- شما به بخش ریکاوری (بهبودب) منتقل خواهید شد ؛ در آنجا پرستارها ضربان قلب، EKG(نوار قلب)، فشار خون و سطح اکسیژن را کنترل خواهند کرد.

۲- هنگامی که رفلکس های واکنشی شما بازگشته،علائم حیاتی پایدار شده و هوشیاری شما افزایش یابد،الکترود های EKG ، پروب اکسیژن و آنژیوکت را برمی دارند.
۳- در طول روز ممکن است احساس ضعف، خستگی یا ناراحتی داشته باشید. شما باید روز بعد از این پروسه وضعیت طبیعی داشته باشید. گلوی شما ممکن است چند روز پس از انجام اکوی قلب از راه مری به علت قرار دادن پروب دچار درد شود
۴- چنانچه این عمل به صورت سرپایی انجام شود، پزشک شما را به خانه مرخص می کند مگر اینکه تشخیص دهد نیاز به مراقبت های بیش تر در بیمارستان دارید.
۵- اگر آرام بخش دریافت کردید، باید همراهی داشته باشید تا شما را به خانه ببرد.
۶- می توانید رژیم و فعالیت های معمول خود را دنبال کنید مگر اینکه پزشک به گونه ای دیگر به شما توصیه کند.
اکوی قلب یا اکوکاردیوگرافی
اکوی قلب یا اکوکاردیوگرافی از عرض سینه TTE ، روشی است که برای بررسی مشکلات قلبی و همچنین مشکلات عروق اطراف قلب ، مورد استفاده قرار می گیرد. امواج صوتی از طریق یک دستگاه که بر روی قفسه ی سینه قرار می گیرد ارسال می شوند. این امواج ساختار و عملکرد قلب را از طریق نمایش تصاویر در مانیتور نشان می دهند.
چه اتفاقاتی در طول اکوی قلب رخ خواهند داد؟
• ابتدا به پشت یا پهلوی چپ دراز می کشید. ارائه دهنده ی خدمات بهداشتی مقداری ژل را روی قفسه ی سینه شما ریخته و سپس پروب سونوگرافی را حرکت داده تا بتواند قلب را ببیند . شما باید در طول این تست دراز بکشید. امکان دارد از شما خواسته شود که نفس خود را در سینه حبس کرده و یا به آرامی نفس بکشید. همچنین ممکن است در آنژیوکت شما مقداری ماده ی کنتراست بریزند تا تصاویر واضح تری به دست بیایند.
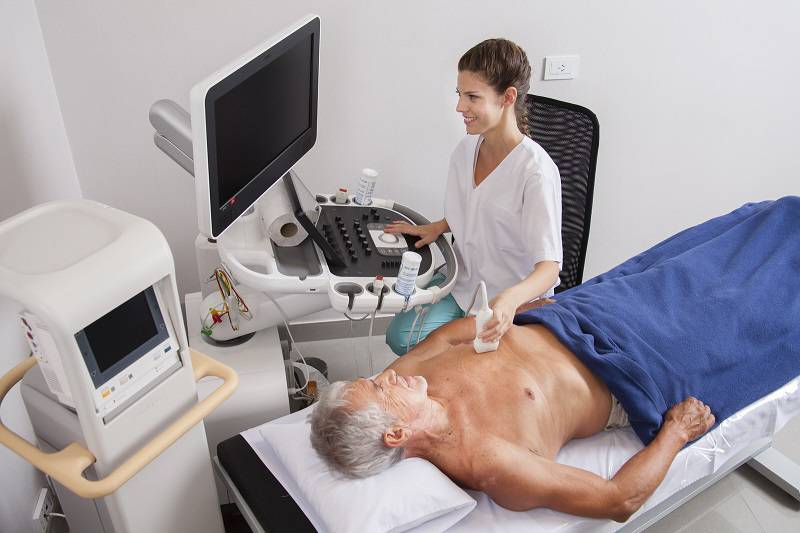
• در این اکوی قلب TTE تحت استرس ، شما باید بر روی یک تردمیل یا دوچرخه مخصوص در حین ورزش این تست را انجام دهید. اگر نمی توانید ورزش کنید، دارویی به صورت داخل وریدی (IV) به شما تزریق می کنند که باعث افزایش فعالیت قلبی می شود. در طولاکوی قلب تحت استرس ، ارائه دهندگان خدمات بهداشتی قلب شما را در حالت استراحت و فعالیت و استرس و تغییرات عملکرد قلب مثل افزایش سرعت و قدرت انقباض را بررسی می کنند.

پس ازاکوی قلب TTE چه می شود؟
ممکن است مرخص شده و یا در بیمارستان بستری شوید.
خطرات اکوی قلب TTE چه هستند؟
در طول TTE ، تصاویر قلب شما ممکن است واضح نباشند. وجود سایه ها و بعضی از انعکاس ها که در حالت قلب طبیعی نیز وجود دارند، ممکن است به اشتباه بیماری تلقی شوند. همچنین در این تست، مشاهده ی برخی از نواحی قلبی ممکن است دشوار باشند و برای این منظور نیاز به آزمایش های دیگری داشته باشید.
چطور می توانم سلامت قلبم را حفظ کنم؟
• غذاهای دوست دار سلامت قلب را بخورید.
روزانه از سبزیجات، میوه ها و غلات استفاده کنید. مصرف نمک و غذاهای پر چرب را محدود کنید . برای کسب اطلاعات بیش تر و چنانچه نیاز به کاهش وزن دارید با پزشک خود مشورت کنید تا به شما یک برنامه ی مناسب برای کاهش وزن بدهد.
• ورزش
پزشک می تواند یک برنامه ی ورزشی مناسب برای کمک به بهبود سلامت قلب به شما پیشنهاد دهد. سعی کنید که برنامه ی خود را تدریجاً آغاز کرده و به آن پایبند باشید. هرگز قبل از مشورت با پزشک و سرخود ورزش نکنید.
• وزن متعادل

وزن سالم خود را حفظ کرده، تا قلب شما مجبور نباشد که به سختی کار کند. در صورت داشتن اضافه وزن، با پزشک یا کارشناس تغذیه ی خود برای دریافت یک برنامه ی مناسب کاهش وزن مشورت کنید.
• شرایط پزشکی خود را مدیریت کنید.
فشار خون بالا، کلسترول خون بالا و دیابت می توانند منجر به مشکلات قلبی شوند. برای مدیریت وضعیت پزشکی خود و کاهش خطر ابتلا به مشکلات قلبی با پزشک خود مشورت کنید.
• سیگار نکشید.
اگر سیگار می کشید، برای ترک آن هرگز دیر نیست. سیگار کشیدن خطر ابتلا به بیماری های قلبی، بیماری های ریوی، سرطان و دیگر مشکلات را افزایش می دهد. برای ترک سیگار با پزشک یا مشاوران متخصص در این امور مشورت کنید.
چه زمانی باید با پزشک یا دیگر ارائه دهندگان خدمات بهداشتی خود در تماس باشم؟
• چنانچه درد قفسه سینه یا مشکل تنفسی دارید که در طول زمان بدتر شده است .
• چنانچه در مورد انجام TTE سؤال دارید یا نگران هستید.
چه موقع باید تحت مراقبت فوری باشم؟

اگر شما هر کدام از علائم زیر از یک حمله ی قلبی را دارید:
۱- احساس سنگینی، فشار یا درد در قفسه سینه که بیش از ۵ دقیقه طول می کشد یا تکرار می شود.
۲- ناراحتی یا درد در ناحیه ی پشت، گردن، فک، معده یا بازو
۳- تنفس طاقت فرسا
۴- حالت تهوع یا استفراغ
۵- دیدن جرقه های نورانی یا عرق ناگهانی سرد، به ویژه همراه با درد قفسه سینه یا مشکل تنفسی
تست آی ان آر
اگر شما داروهایی مانند وارفارین مصرف می کنید که لخته هاى خون شما را تغییر مى دهد، ممکن است به تست آی ان آر (INR) نیاز داشته باشید. پزشک ابتدا تست پی تی را درخواست مى کند که از جواب آن مى توان براى محاسبه ى آی ان آر استفاده کرد.
آیا این تست نام های دیگری هم دارد؟
INR، زمان پروترومبین استاندارد شده
این آزمون چیست؟
این آزمایش خون ، لخته هاى خون را بررسى مى کند.
آی ان آر (INR) یک عدد استاندارد است که در آزمایشگاه تشخیص داده مى شود . اگر از داروهای ضد انعقاد استفاده مى کنید باید آی ان آر شما چک شود. آی ان آر با استفاده از نتایج زمان پروترومبین (PT) محاسبه مى شود که زمان مورد نیاز برای ایجاد لخته را محاسبه مى کند. INR یک استاندارد بین المللی برای پی تی است.
چرا به این تست نیاز است؟
اگر شما داروهایی مانند وارفارین مصرف می کنید که لخته هاى خون شما را تغییر مى دهد ، ممکن است به این آزمایش نیاز داشته باشید. اگر در معرض خطر سکته هستید، داروهای ضد انعقاد برایتان مفید هستند. اما اگر تصادف کنید و خون شما به سرعت لخته نشود، ممکن است در خطر خونریزی خطرناک باشید. پزشک شما از آی ان آر استفاده مى کند تا بفهمد داروها براى شما مناسب هستند یا اینکه نیاز به تغییر در میزان دوز مصرفى دارید. داروهای ضد انعقاد جدیدتر مانند وارفارین نیازی به نظارت بر آی ان آر و تغییرات دوز دارند، بنابراین این آزمایش برای این داروها استفاده نمى شود.
هم چنین از این آزمون براى تشخیص بیمار هاى کذدى و اختلالات انعقادى استفاده مى شود .
چه تستهای دیگری همراه با این تست انجام مى شود ؟
پزشک ابتدا تست پی تی را درخواست مى کند که از جواب آن مى توان براى محاسبه ى آی ان آر استفاده کرد. در آزمایش پی تی، مواد شیمیایی به نمونه خون اضافه می شوند و آزمایشگاه زمانى که به لخته تبدیل مى شود را اندازه گیری می کند.
اگر پزشکتان درباره عملکرد کبد شما یا خطر خونریزی نگران باشد ممکن است این آزمایشات را نیز درخواست کند:






نتایج آزمون چه معنایى دارد؟
نتایج آزمون ممکن است بسته به سن، جنس، سابقه بیمارى، روش مورد استفاده برای آزمون و سایر موارد متفاوت باشد. از پزشک خود بپرسید که نتایج آزمون چه معنایى دارد.
آی ان آر یک نسبت است، بنابراین فقط یک عدد است، نه یک عدد وابسته به زمان و یا یک مقدار دیگر. نتایج با توجه به سن، داروهای مصرفى و هرگونه بیمارى زمینه اى متفاوت خواهد بود. به طور کلی، هر چه عدد آن بزرگتر باشد بیشتر طول مى کشد تا خون شما لخته شود .
اگر داروى ضد انعقاد مصرف مى کنید ، میزان آی ان آر باید بین ۲ تا ۳ باشد، اما بسته به شرایط شما، ممکن است متفاوت باشد. به عنوان مثال، میزان هدف آی ان آر اگر براى اختلال مکانیکى دریچه هاى ى قلبى و یا براى لخته در پایتان باشد متفاوت است . معمولا میزان هدف INR برای اختلال مکانیکى دریچه های قلبى، به ویژه دریچه میترال بالاتر است. این میزان هدف بین ۲٫۵ تا ۳٫۵ است.
تست آی ان آر چگونه انجام می شود؟
آزمون با گرفتن نمونه ى خون انجام می شود. یک سوزن برای گرفتن خون از یک ورید در دست شما استفاده می شود.
آیا این آزمون خطراتی را ایجاد می کند؟
آزمایش خون با یک سوزن، ممکن است با برخی خطرات همراه باشد که شامل خونریزی، عفونت، کبودی و احساس سرگیجه می باشد.
چه چیز هایی ممکن است بر روى نتیجه ى تست آی ان آر من تاثیر بگذارند؟
برخی از غذاها و هر نوع داروئی که مصرف می کنید ممکن است نتایج شما را تحت تاثیر قرار دهد، به ویژه اگر داروهای وارفارین، هپارین یا سایر داروهای ضد انعقاد را مصرف می کنید و یا برای بیماری کبد با ویتامین K تحت درمان هستید . بسیار مهم است که دستورالعمل های پزشک را مو به انجام دهید .
چگونه برای این آزمون آماده شوم؟
از شما ممکن است خواسته شود تا قبل از این آزمون غذاهای حاوى ویتامین K نخورید. اطمینان حاصل کنید که پزشکتان در مورد تمام داروها، گیاهان، ویتامین ها و مکمل هایی که مصرف می کنید اطلاع دارد.
دکتر آرزو خسروی متخصص قلب و عروق و فوق تخصص اکوکاردیوگرافی
https://drakhosravi.com/275
